Hygienische Luftkonditionierung
Verhinderung weiträumiger Ausbreitung von Viren in Räumen
Die grösseren Tröpfchen, welche vor allem beim Husten oder Niesen ausgestossen werden, haben einen begrenzten Ausbreitungsradius, weil sie rasch zu Boden sinken. Kleinste Tröpfchen, die als Aerosole bezeichnet werden, schweben über längere Zeit in der Luft und verteilen sich mit der Luftzirkulation im Raum. Um das Risiko eines Superspreading-Event zu reduzieren, müssen für Situationen, wo sich viele Menschen auf engem Raum länger sich aufhalten, bessere Lüftungskonzepte entwickelt und umgesetzt werden. Auch die Luftfeuchtigkeit spielt eine Rolle.

Abb. Beim Niesen werden grössere Tröpfchen ausgeworfen, begleitet von einer sich langsam ausbreitenden Wolke aus aerogenen Mikrotröpfchen, sogenannten Aerosolen [Quelle: PHIL, James Gathany]
Infektiöse Aerosole im Fokus
Das neue Coronavirus Sars-Cov-2 ist mit seiner ca 0.1 Mikrometer grossen Proteinhülle ein eher grösseres Virus, das Menschen über seinen Atemtrakt infiziert. Es zeichnet sich durch eine hohe Elastizität aus, was das Virus mechanisch relativ robust macht. Auch Trockenheit kann diesem Virus wenig anhaben. Deaktiviert werden kann dieses Virus mit Desinfektionsmittel, Seifenwasser, Ionisation oder UV-Strahlung. Von einem an COVID-19 Erkrankten wird das Virus über seine Atemwege auch wieder abgegeben, in der Regel umhüllt von einem Tröpfchen, das auch ein Mikrotröpfchen (Aerosol) sein kann. Die Sars-Cov-2 können aber auch im Stuhl eines Erkrankten nachgewiesen werden. Weil bei Fäkalien von keiner Ansteckung mit COVID ausgegangen wird, stehen diese aus hygienischer Sicht nicht im Fokus.
Vieles deutet darauf hin, dass die Virenlast (Menge an Viren), die in den Atemtrakt gelangt, eine bedeutende Rolle spielt, ob Jemand an COVID-19 überhaupt erkrankt und wie schwer der Krankheitsverlauf wird. Somit kann nur schon die Virenlast signifikant zu reduzieren vor einer Erkrankung oder schweren Verlauf bewahren. Wie ein Mensch auf inhalierte respiratorische Viren ganz allgemein, auf SARS-CoV-2 im Speziellen, reagiert (diese deaktiviert, wie viele repliziert, wieder abgiebt, an weitere Organe weiter gibt und erkrankt) ist sehr individuell und nicht das Thema von uns Hygieniker, sondern von Infektiologen und Immunologen.
Die COVID-19-Erkrankung zeigt bei seinen Verbreitung, wie schon SARS, eine deutliche Überdispersion (nach einer Studien sollen 10% der Infizierten für 80% der Weitergabe an die nächste Generation verantwortlich sein). Verschiedene Untersuchungen zeigen, dass SARS-CoV-2 wird von bis zu 70% der Infizierten nicht weitergeben (ein sehr kleiner Dispersionsfaktor k vom 0.1 bis 0.2), Im Umkehrschluss, relativ wenig Infizierte sind für den Hauptanteil der Weiterverbreitung verantwortlich. Eine hohe Zahl von Ansteckungen durch nur eine Person ist auf sogenannten Superspreading Events rückführbar, welche beinahe ausschliesslich Innenräumen mit einer hohen Belegungsdichte betreffen. In solchen Situationen konnten in vielen Fällen Ansteckungen über mehr als 7 Meter nachgewiesen werden. Dies ist nur damit erklärbar, dass dabei von Superspreadern (infizierte Person mit hoher Viruslast im Sputum) freigesetzte infektiöse Aerosolen lange schwebend in der Raumluft verbleiben.
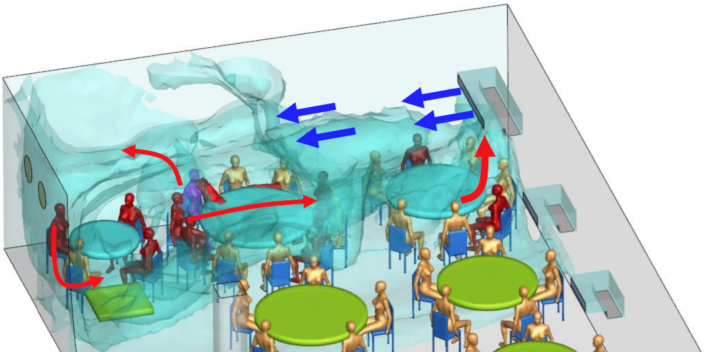
Abb. Superspreading Event in einem Restaurant in Guangzhou, begünstigt durch Klimagerät
Imm deutlicher zeigen Studien, dass die aerogene Übertragung bei SARS-CoV-2 der primäre Infektionsweg darstellt. Das dürfte wahrscheinlich generell auf respiratorische Viren zutreffen. Der Fokus auf die infektiösen Aerosole bedeutet nicht, dass man auf adäquate Massnahmen gegen Schmier- und Tröpfcheninfektionen verzichten kann. Gegen eine Infektion über grössere Tröpfchen hilft bei richtiger Handhabung ein qualitativ ausreichender Mund-Nasen-Schutz (MNS), wenn dieser korrekt gehandhabt wird. Dieser bieten keinen ausreichenden Schutz vor infektiösen Aerosolen, erst recht keinen, wenn dieser nicht nicht dicht an die Gesichtskontur anliegt. Zu diesem Schluss kommen wir auf Grund unseren Beobachtungen hinsichtlich der fehlerhaften Tragweise von Masken im öffendlichen Raum, der ungenügenden Qualität vieler Alltagsmasken, insbesondere nach mehrmaligem Gebrauch und der Versuche mit Hygienemasken an unserem Institut Die von Regierungen verordnete Maskenpflicht (ohne Anforderung an die Maskenqualität und korrekte Handhabe) gilt jedoch genau dort, wo vor allem das aerogene Risiko entscheidend ist.
In Einrichtungen für vulnerabele Personen sind zum Schutz deren Bewohner erweiterte Massnahmen, wie Antigen-Schnelltests und Temperaturmessungen beim Personal und Besuchern, organisatorische Massnahmen usw., angebracht. Wenn Personen aus der Risikogruppe, ihren geschützten Bereich verlassen und sich in einen Raum begeben, in dem sich auch infektiöse Personen sich aufhalten könnten, sollten vulnerabele Personen eine FFP 2-Masken mit Ventil (das Ventil erleichtert die Atmung, was bei vielen dieser Personen wichtig ist) tragen.
Grössere und keinere Tröpfchen (Aerosole)
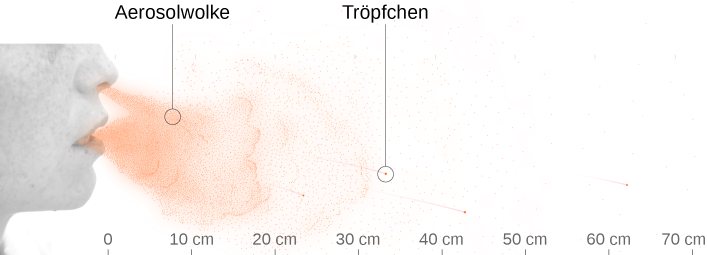
Abb. ein Gemisch aus Aerosolen mit geringer kinetischer Energie & Tröpfchen mit grösserer kinetischer Energie
Beim Niesen (bis gegen 90 m/s), Husten (ca 25 m/s) und nasser Aussprache, insbesondere beim Schreien (bis gegen 20 m/s) wird ein Gemisch aus Tröpfchen von sehr unterschiedlicher Grösse aus dem Rachen eines Menschen in die Umwelt herausgeschleudert. Dabei erreichen grössere Tröpfchen, je nach Austrittsgeschwindigkeit und Masse der Tröpfchen, unterschiedliche Flugbahnen. Bei einem intensivem Niesen werden Wurfweiten von bis zu 7 Meter erreicht. Ansonsten reicht die Flugbahn von Tröpfchen nur etwa 1.5 Meter. Die Tröpfchen landen schlussendlich auf einer Oberfläche, welche sie so auch mit Viren kontaminieren können. Sie fliegen nur wenige Sekunden durch die Luft und tragen deshalb nicht zuer Virenlast in der Raumluft bei.
Die kleinsten dabei abgegebenen Tröpfchen, sogenannte Aerosole (Schwebepartikel kleiner als 5 Mikrometer, viele gar unter 1 Mikrometer), haben dagegen eine sehr geringe kinetische Energie (langsam sich bewegende, sehr kleine Masse) beim Austritt aus Nase und Mund und somit eine sehr geringe Wurfweite. Diese sinken dafür nicht so rasch nach unten (direkt nach dem Austritt durch die Thermik haben diese eher eine Tendenz zum Steigen), wie die grösseren Tröpfchen.
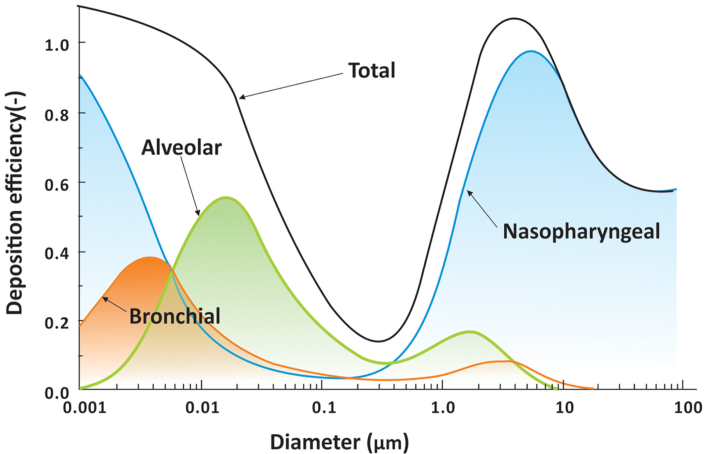
Abb. In welchem Bereich der Atemwege welche Tröpfchengrösse entstehen
Bime Sprechen, Singen und Schreien entstehen grössere Tröpfchen an den Stimmbändern und im Munde (Zunge, Zähne, Lippen). Eine Studie mit Influenca-Viren zeigte, dass kleineren Tröpfchen (Aerosole) mehr Viren enthalten, die Viren in den grösseren Tröpfchen gar öfter einen Defekt aufweisen und dann nicht mehr virulent sind. Das dürfte wohl bei Coronaviren kaum viel anders sein.
Einfluss der klimatischen Bedingungen
Die relative Luftfeuchtigkeit, Lufttemperatur und die luftbewegung haben einen grossen Einfluss auf das Verhalten von Aerosolen in der Luft, als auch der Fähigkeit der Atemwege, Aerosole in der Atemluft zu filtern und nach Aussen zu befördern.
Einfluss unterschiedlicher Temperaturen
Unterschiedliche Temperaturen von luftberührten Oberflächen (anwesende Personen, Gerätschaften, umschliessende Wände, Fenster), welche lokal Luft abkühlen oder erwärmen und somit zu Temperaturdifferenzen innerhalb eines Luftvolumens führen, bestimmen signifikant, wie sich die Luft und mit ihr Aerosole in der Raumluft ausbreiten und verdünnen. Dies beinflusst die Luftbewegungen in einem Raum oft domminanter als die Zufuhr und Abfuhr von Luft in oder aus einem Raum (z.B. mit einer Komfortlüftungsanlage).
Wird Luft erwärmt, so nimmt auch deren relative Feuchtigkeit ab. Deshalb hat die Temperaturzufuhr auch einen Enflusss auf die Luftfeuchtigkeit.
Verweilzeit infektiöser Aerosole in der Luft
Es wurde nachgewiesen, dass die beim Sprechen entstehende Aerosole, in einer geschlossenen Umgebung 8 bis 14 Minuten in stehender Luft verbleiben. Die Verfasser dieser Studie schliessen daraus, dass normales Sprechen in beschränkten Umgebungen mit erheblicher Wahrscheinlichkeit eine Übertragung von Viren in der Luft verursacht. Lokal turbulente Luft kann diese in Mikrotöpfchen gekapselte Viren oder ev. gar gänzlich tröpfchenlose Viren noch bedeutend länger im Raum schweben lassen, die Rede ist von mehreren Stunden.
Einen beutenden Einfluss auf die Verweilzeit von Aerosolen in der Luft, nicht nur von Mikrotröpfchen (die Viren enthalten können), sondern auch von Staub, Pilzsporen und andere Allergenen, hat auch die Luftfeuchtigkeit. Sehr trockene Luft lässt Tröpfchen schrumpfen. Das Infektionsrisiko ist in sehr trockener Luft (unter 30% r.F.) viel grösser, als in feuchter Luft. Ein hoher Luftwechsel mit kalter Aussenluft, auch einen über Komfortlüftungsanlagen ohne Feuchtigkeitsrückgewinnung (z.Bsp. in MINERGIE-Gebäuden), begünstigen ein trockenes Raumklima.
Wir gehen davon aus, dass sich Aerosole in geschlossenen Räumen und bestimmten Bedingungen sogar über Stunden halten und enthaltene Viren infektiös sein können. Ein hoher Luftwechsel, mit Frischluft, reduziert die Virenlast in der Raumluft eines stark belegten Raumes erheblich. Dagegen bergen Umluftgeräte, wie Klimageräte, Tisch-, Stand und Deckenventilatoren, die Gefahr, dass die infektiösen Aerosole über grössere Distanzen im Raum verfrachtet werden können und so unter Umständen erst Superspreading Events ermöglichen.
Die Luftfeuchtigkeit beeinflusst die Immunantwort gegen Viren
Die Luftfeuchtigkeit beeinflusst nicht nur die Verweilzeit von Aerosolen (Stäuben, Sporen, Pollen und Mikrotöpfchen, die auch Viren enthalten können) in der Luft und somit auh deren Konzentration in der Luft, auch Kinozilien (haarartige Zellenfortsätze, die die Atemwege des Körpers auskleiden), funktionieren unter trockenen Bedingungen nicht so gut (also genau dann nicht so gut, wenn sie es auch typischerweise mit noch mehr Aerosolen zu tun hat) - sie können Partikel, so auch Viren, nicht mehr so gut in den Rachraum hoch fördern - Respektive ein zähflüssiger Schleim, der die eingeatmete Partikel ( unter Umnständen auch Viren), wird weniger gut transportiert, wie ein dünnflüssiger Schleim.
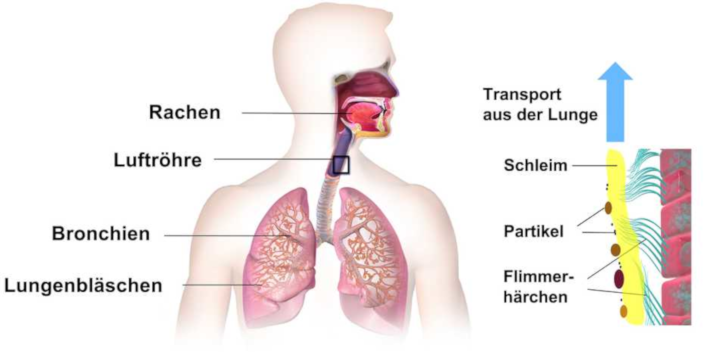
Abb. Die Schleimhäute der Atemwege funktionieren wie Förderbänder - Ihre Flimmerhärchen (Kinozilien) fördern den Schleim mit den darin abgelagerte Partikel (Staub, Keime, Viren) in den Rachenraum [Quelle: ETH Zürich, adaptiert von Blausen / Wikipedia / CCBY 3.0]
Eine ältere Studie zeigt, wie bei Mäuse in einer Umgebung mit 10% relativer Luftfeuchtigkeit, im Verglich zu 50%, die Clearance des Influenzavirus beeinträchtigt war. Die Trockenluftexposition von Mäusen beeinträchtigt gemäss einer anderen Studie auch die Reparatur von Epithelzellen in der Lunge nach einer Influenzavirusinfektion. Nagetiere in Umgebungen mit 10 bis 20% relativer Luftfeuchtigkeit erlagen schneller einer Infektion, als die Kontrollgruppe bei 50%. Somit zeigten mehrere Studien an Mäusen, dass die Immunantwort auf Viren unter trockeneren Bedingungen weniger effizient ist. Ähnliche Studien mit Coronaviren sind uns nicht bekannt. [siehe dazu den Artikel in MedicalNewsToday]
Sicherlich kann das regelmäsige Inhalieren von heissem Dampf die Selbsteinigung der Atemwege verbessern, wenn Jemand sonst über den Tag zu trockene Luft einatmet.
Einflus der Tätigkeit und Dauer
Aerosole treten auch beim normalen Sprechen und Singen auf, in geringerem Ausmass auch nur schon beim Atmen. Eine typische Person atmet in Ruhe rund 0.5 m3/h aus, die bei physischer Anstrengung schnell auf mehrere Kubikmeter Luft pro Stunde ansteigen können. Dabei werden tausende von Aerosolen als Wolke, welche bei einem Infektiösen auch Viren enthalten können, in die Raumluft freigesetzt. Mit jedem Ausatmen reichert sich so die Virenlast in einem unbelüfteten Raum an. Die Aerosolfreisetzung wird mit zunehmender körperlichen Anstrengung ihre Atmung grösser (das wird durch das Tragen einer Maske gefördert) sowie beim Singen, ausgelassenen Verhalten oder lauterem Sprechen über eine vergrösserte Distanz (z.Bsp. wenn wegen der Abstandsregel lauter gesprochen wird).
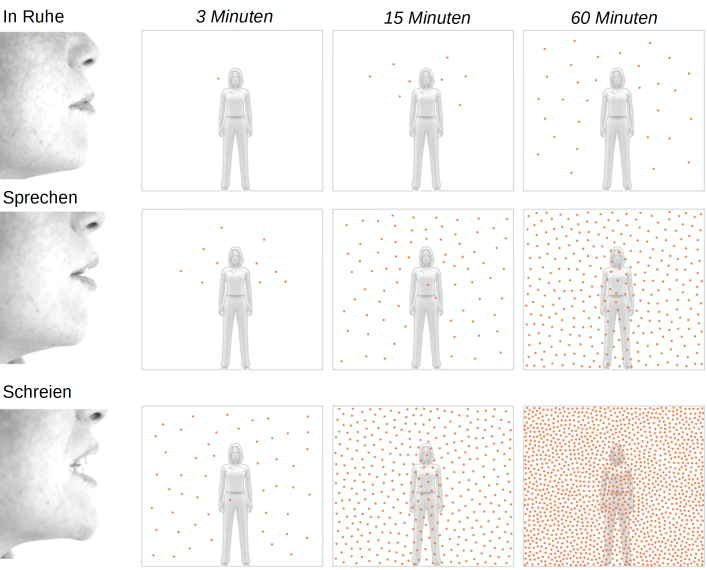
Abb. Zunahme aerogener Virenlast eines zuhörenden, sprechenden oder singenden Spreaders über die Zeit
Aussen- versus Innenraum
Einen Abstand von 1.5 Meter einhalten oder eine qualifizierte Maske korrekt tragen, wo die Distanz nicht eingehalten werden kann (beides zusammen erhöht den Schutz nicht signifikant), bieten im Freien einen hohen Schutz, weil dort die Übertragung über grössere Tröpfchen (Tröpfchen > 5 Mikrometer), der wichtigste Übertragungsweg darstellt. Dass jedoch ein Spreader aus kurzer Distanz direkt Jemand anhustet oder gar anniest, kommt sehr selten vor. Aerosole spielen im Freien, wenn überhaupt, nur auf sehr kurze Distanz eine Rolle, weil eine Aerosolwolke dort rasch verdünnt wird.
Eine Studie aus Japan berechnet, unabhängig der Übertragungsart, ein rund 19-mal höheres Infektionsrisiko für Innenräumen. In Innenräumen dominiert die Übertragung über Aerosole, gegen die 1.5 m Abstand nur beschränkt, ein Mund-Nasenschutz noch weniger, schützt. Die Dauer, in welcher man sich in Innenräumen aufhält, spielt eine weitaus grössere Rolle. Über lange Zeiträume abgegeben, reicht wahrscheinlich ein geringer Ausstoss von infektiösen Aerosolen aus, um in einen unbelüfteten Raum andere Menschen zu gefährden.
Luftkonditionierung zur Hygiene
Den Luftwechsel erhöhen
In Innenräumen ist die Luft, alleine schon durch thermische Asymmetrien in einer mehr oder weniger starken Bewegung, So werden auch in Räumen Aerosolwolken verteilt und verdünnt. Solange kein Luftwechsel mit der Aussenluft stattfindet und kein Gerät die Luft im Raum adäquat reinigt, konzentrieren sich die Aerosole ständig auf, solange die Quelle diese in den Raum abgibt.
Den erforderlichen Luftwechsel exakt zu errechnen, um eine ausreichende Reduktion infektiöser Aerosole zu erreichen, ist ein schwieriges Unterfang. Dies zum Einen, weil man noch kaum die Virenlast kennt, die für eine Infizierung eines Menschen erforderlich ist und welche Virenlast beim sprechen, schreien usw. überhaupt abgibt (beides ist nicht nur von Virenart, sondern auch von dessen Variante, sowie der einzelnen Person und siener aktuellen Gesundheitszustand und Fitness seines immunsystem an) – Zum anderen, weil die Aerosolwolke sich nie homogen im Raum verteilt und Luftbewegungen im Raum ein hochkomplexer Vorgang darstellt. Als pragmatischen Schätzung empfehlen verschiedene Hygieniker heute im Zusammenhang mit der aktuellen Pandemie für Innenräume, in denen sich viele Menschen sich aufhalten, einen Luftwechsel, der dem sechsfachen Raumvolumen pro Stunde (6 rv/h) entspricht (die Empfehlung reicht für eine Isolierstation in einer medizinischen Einrichtung nicht aus). Nach eigenen Überlegungen dazu, schliessen wir uns dieser Empfehlung bedingt an. Das Ziel sollte sein, möglichst viele Räume, die für den Aufenthalt von vielen Personen bestimmt sind, den Luftwechsel zu optimieren und nicht, bei ein paar wenigen diesen zu perfektionieren. Dies ist nur erreichbar, wenn wir uns am Pareto-Prinzip (80/20-Regel) orientieren, auch wenn dadurch das Schutzniveau im Einzelfall sinkt. In Gruppenräumen, die für Risikogruppen bestimmt sind, solle man jedoch diesen Kompromiss nicht eingehen.
Ein so grosser Luftwechsel ist ein sehr sportliches Ziel, das unter Umständen, nebst hohen Kosten, andere Nachteile mit sich bringt. Zudem dem kann bei einem relativ grossen Raumvolumen pro Person oder auch bei einer Verdrängungs- oder Quelllüftung ein geringerer Luftwechsel ausreichen. Sowohl bei einem sehr grosseen Raumvolumen pro Person, als auch bei einer Verdrängungs- oder Quelllüftung ist eine Halbierung des empfohlenen Luftwechsels oft gar sinnvoller. Diese Empfehlung bezieht sich aus unser Sicht auf eine hohe Raumbelegung, aber ohne ein Gedränge und keiner sportlichen Betätigung - Ein Belegung und Nutzung, wie sie z.Bsp für ein Schulzimmer typisch ist. Dabei sollten pro Person min. 2.5 m² Bodenfläche bei einem geordneten Aufenthalt oder min. 5 m² bei einem ungeordneten Aufenthalt, aber auch min. 8.5 m³ Raumvolumen pro Person, zur Verfügung stehen (IBH Regel). In Räumen für ein sportliches Training muss die Belegungsdichte reduziert werden.
In der kalten Jahreszeit senkt ein hoher Luftwechsel die Luftfeuchtigkeit in einem Raum stark, wenn die Lüftungsanlage nicht über einen Enthalpietauscher (ist bei den wenigsten Anlagen der Fall) verfügt.
In unmittelbarer Nähe zu einer/m COVID-19 Kranken werden umstehende Personen nur mit einem hohen kontinuierlichen Luftwechsel nicht vollständig geschützt, vor allem wenn der Spreader durch Niesen, Husten oder Schreien der Spreader Hunderttausende von kleinsten bis gossen Tröpfchen herausschleudert.
Luftaustausch über Fenster und Türen
Bei einer hohen Belegung kann die Konzentration an infektiösen Aerosolen nach ca 15 bis 40 Minuten je nach Tätigkeit bereits einem kritischen Wert erreichen. Selbst bei dreimaligen Querlüften pro Stunde wird kein Luftwechsel von 6 rv/h erreicht. Für gewisse Bereiche im Raum stellt sie eine Verdrängunslüftung, für andere eine Induktionslüftung dar. Während der Heizperiode sind Fenster nicht ständig offen zu halt, auch nicht in Kippstellung. Deshalb reicht nur eine Fensterlüftung für einen Innenraum mit einer hohen Belegung nicht aus, insbesondere nicht, wenn nicht quer gelüftet werden kann. Entweder sind die Anwesenden zu reduzieren oder mit zusätzlichen Massnahmen (Ventilator, Luftreiniger) die Lufthygiene verbessert werden. Ein Querlüften durch Innentüren ist nur innerhalb von Wohnungen oder wenn andere dabei durchlüftet Räume nicht belegt sind angebracht. Nur Stosslüften reduziert den Luftwechsel im Vergleich zur Querlüftung erheblich und ist rein induktiv.
Kohlendioxid als Leitparameter
Wenn eine höhere Belegungsdichte in Räumen nicht vermieden werden kann, stellen CO2-Messgeräte eine gute Kontrollmöglichkeit dar, um das Lüften zu optimieren. In einer epidemischen Situation sollte der CO2-Gehalt der Innenraumluft den Wert der Aussenluft (Typisch 400 ppm) keines Falles um mehr als 600 ppm überschreiten, besser um nicht mehr als 300 ppm übersteigen.
Ventilationsunterstützte Fensterlüftung
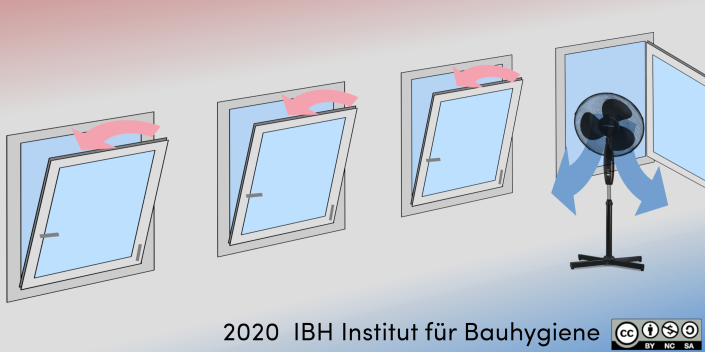 Vor allem wenn ein Querlüften nicht möglich ist, z.B. weil sich alle Fenster auf der selben Raumseite eingebaut sind und ein Lüften über die Türe nicht angebracht ist (weil sich dadurch beispielsweise Viren über den Flur ausbreiten könnten), kann der Luftwechsel mit einem mobilen Lüfter erhöht werden. Dieser Ventilator darf bei verschlossenem Fenster nicht weiter betrieben werden. Vor einem ganz geöffneten Fenster einen mobilen Ventilator aufzustellen, der leicht nach unten geneigt den Bodenbereich mit frischer Aussenluft flutet, stellt dabei eine effiziente Möglichkeit zur Lüftung dar. Über ein oder besser mehrere gekippte Fenster wird verdrängte Luft aus dem Deckenbereich ins Freie abgeführt. So schafft man im Raum ähnliche Bedingungen, wie mit einer Quelllüftung.
Vor allem wenn ein Querlüften nicht möglich ist, z.B. weil sich alle Fenster auf der selben Raumseite eingebaut sind und ein Lüften über die Türe nicht angebracht ist (weil sich dadurch beispielsweise Viren über den Flur ausbreiten könnten), kann der Luftwechsel mit einem mobilen Lüfter erhöht werden. Dieser Ventilator darf bei verschlossenem Fenster nicht weiter betrieben werden. Vor einem ganz geöffneten Fenster einen mobilen Ventilator aufzustellen, der leicht nach unten geneigt den Bodenbereich mit frischer Aussenluft flutet, stellt dabei eine effiziente Möglichkeit zur Lüftung dar. Über ein oder besser mehrere gekippte Fenster wird verdrängte Luft aus dem Deckenbereich ins Freie abgeführt. So schafft man im Raum ähnliche Bedingungen, wie mit einer Quelllüftung.
Lüftungsanlagen und -Geräte
Einen Luftwechsel von 6 rv/h liefern die meisten bestehenden Lüftungsanlagen bei Weitem nicht. Einige kann ein Lüftungstechniker ohne Umbau auf dieses Volumen erhöhen. Ob ein moderater Umbau die Anlage, die dies nicht zulassen, dazu befähigt, ist im Einzelfall zu prüfen. Bei einer nachträglichen Einbau von Lüftungsanlagen in Gebäude finden oft auch dezentrale Lüftungsgeräte Anwendung, welche nur aus einzelnen Räumen Raumluft ab- und Frischluft zuführen. Beim Einbau von Komfortlüftungsanlagen mit Wärmerückgewinng (bei Geräten/Anlagen seit ca. 30 Jahren Standard) reduzieren zudem den Verbrauch an Heizenergie von Gebäuden.
Bei den mechanischen Lüftungsanlagen unterscheidet man einerseits zwischen Betrieb mit Umluft- oder Aussenluf, anderseits zwischen Induktionslüftung, Verdrängungslüftung oder Quelllüftung.
Wir empfehlen unabhängig der Pandemie die Hygienerichtlinie für raumlufttechnische Anlagen (SWKI VA104-1) vollumfänglich anzuwenden.
Induktive Lüftung
In der Praxis sind Induktionssysteme (Mischluftsysteme) am Häufigsten anzutreffen. Alle dezentralen Lüftungsgeräte gehören auch zu dieser Kategorie. Bei diesem System wird die Luft mit höherer Geschwindigkeit in den Raum geblasen. Sie durchmischt sich mit der Raumluft und wird meist über Überstromdurchlässe abgeführt.
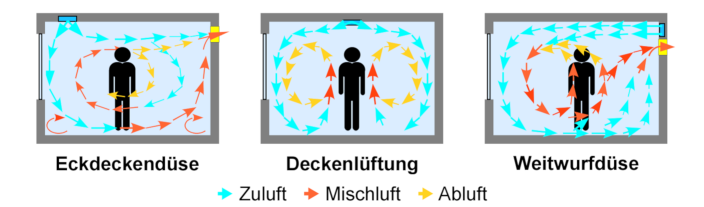
Abb. Induktionslüftung, bei der die Zuluft mit der Raumluft vermischt wird
Verdrängungs- und Quelllüftung
Bei Verdrängungslüftungen wird die Luft auf der einen Seite grossflächig eingebracht, auf der anderen Seite abgeführt. Verdrängungslüftungen können eine quer oder vertikal angeordnet sein. Dieses Lüftungssystem ohne nennenswerte Luftdurchmischung findet vor allem in Reinräumen und Operationssälen Anwendung.
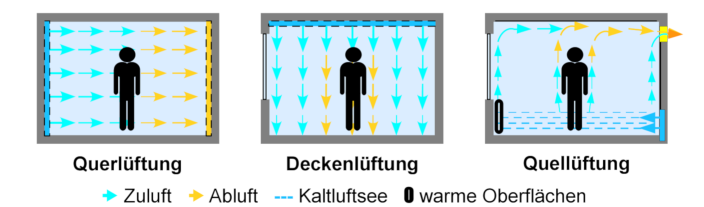
Abb. Verdrängungs- und Quellüftung, sehr geringe Durchmischung
Die Quelllüftung bietet eine zur Induktionslüftung interessante alternative, wenn der Raum nicht über die Lüftung beheizt werden muss. Man trifft sie oft in Hörsälen, Theater und Kinos an, auch im Nationalratssaal. Bei diesen Systemen wird die Luft mit 1 bis 3° C unter der Raumtemperatur beruhigt im Sockelbereich in den Raum eingebracht, bildet dort einen Kältesee und wandert dann langsam, vorzugsweise entlang von warmen Oberflächen nach oben. Dies ergibt eine gute Raumdurchströmung ohne grosse Luftdurchmischung. Schadstoffe welche der Mensch abgibt, so auch infektiöse Aerosole, sind wärmer als die Raumluft und reichern sich damit von unten nach oben an. Bei diesem System eine geringere Luftmenge gegenüber der Induktionslüftung aus um eine gute Luftqualität zu erreichen.
Wenn einzig über eine Komfortlüftung ein Raum auch beheizt werden soll, kommt eine Quelllüftung nicht in Frage.
Umluftbetrieb
Viele Lüftungsanlagen unterstützen auch einen teilweisen Umluftbetrieb, um im Winter Heizenergie einzusparen. Diese Umluftanlagen sind jedoch in der Regel mit für Viren unzureichenden Filter ausgerüstet, eine Ausnahme bilden Anlagen für Reinräume und Operationssäle. So lange unklar ist, ob eine länger Luftführung durch Kanäle oder Rohre die infektiöse Virenlast auch ausreichend reduziert, ist auf den Umluftbetrieb in der Zeit, in der eine Epidemie oder gar Pandemie aktiv ist, zu verzichten oder die Filtrierung in der Anlage zu verbessern. Den bestehend Filter durch einen mit höherer Filterleistung zu ersetzen geht meistens nicht, weil dadurch das Luftvolumen reduziert wird.Zukünftig kann ev. der Einbauten zusätzlichen Komponente in den Zuluftkanal, welche Viren durch UVC-Strahlung oder durch Kontakt mit Ladungsträgern nachweislich inaktivieren (bis heute ist uns ein solcher Nachweis für SARS-CoV-2 nicht bekannt), eine Alternative sein.
Gefährliche Ventilatoren, Heizlüfter und Klimageräte
Der bei einer Pandemie mit respiratorischen Viren gefährliche Umluftbetrieb von Lüftungsanlagen ohne Hochleistungsfilter, geeigneten UVA-Lampen oder Ionisatoren, sowie die Verwendung von Ventilatoren Klimageräten, Heizlüfter und Luftentfeuchtungsgeräte ist in Räumen, welche zum Aufenthalt von Personen bestimmt sind, unbedingt zu unterlassen!

Abb. Deckenheizlüfter, Deckeneinbauklimagerät, Standventilator, Entfeuchtungsgerät
Umluftgeräte, sowohl fest installierte, als auch mobile Gerräte, verfügen meistens über keinen oder nur unzureichenden Filter. So tragen diese zur Verteilung der Virenlast im Raum bei. Bei mehreren in Studien untersuchte Superspreading Events trugen solche Geräte viel zu der grossen Zahl an Ansteckungen bei. Dies betrifft vor allem folgende Umluftgeräte:
- Tisch-, Stand und Deckenventilatoren, jedoch nich Ventilatoren, welche in Fassaden oder Fenster eingebaut sind
- Heizlüfter, auch welche, die fest unter die Decke montiert (in Hallen , ab und zu auch in Supermärkten anzutreffen)
- Klimageräte, insbesondere welche in Büros, Arztpraxen und Apotheken, z.T. auch anderen Verkaufslokalen anzutreffen) - diese sind aber meist nur im Sommer in Betrieb, wenn das epidemische Geschehen niedrig ist
- Luftentfeuchtungsgeräte
Weniger kritisch zu sehen sind:
- Haarföne und Trockenhauben, denn bei diesen Geräten wird die Luft deutlich stärker erwärmt, als bei den meisten Heizlüftern
- Staubsauger ohne HEPA- Filter (welche mit HEPA sind ausreichend gefiltert), weil auch bei diesen sich die meisten nassen Aerosole mit dem Staub, der im Staubsauger verbleibt, verkleben.
Luftreiniger
Kann mit einer Fensterlüftung oder einer Lüftungsanlage der geforderte Luftwechsel nicht erreicht werden, können unterstützend mobile Luftreiniger oder Entkeimungsgeräte, die infektiöse Virenlast in der Raumluft reduzieren, eingesetzt werden (zusammen soll der geforderte Luftwechsel erreicht werden). Die Reduktion erfolgt entweder mit HEPA-Filter, alternativ mit elektrostatischen Filter, welche die Aerosole abscheiden oder mit UVC-Strahlung, wie auch durch Kontakt mit Ladungsträgern, welche Viren zuverlässig inaktivieren. Es ist dabei mit einem ausreichend validierten Verfahrender Nachweis zu erbringen, dass die Filterleistung nach der EN 1822 min. 99,95 % (Filter H13, besser H14) erreicht, respektive die Viren mit einer vergleichbaren Effektivität beim einmaligen Durchlauf inaktiviert werden (zu UVC-Geräten und Ionisatoren gibt es jedoch bis noch keinen anerkannten Nachweis einer zuverlässigen Deaktivierung von SARS-CoV-2 im Luftstrom). Luftreiniger können nicht nur die Virenlast in der Raumluft reduzieren, sie verringern auch signifikant andere Aerosole, wie Stäube, Sporen und weitere Allergene, die die Atemwege belasten können. Zum absorbieren von Lösemitteldämpfe und Gerüchen, welche die Schleimhäute auch reizen können, benötigt man allerdings andere Filter (z.Bsp.Akivkohlefilter). Diese Filter reduzieren das Kohlendioxid (CO2) in der Luft nicht.
Bei der Anordnung dieser Geräte ist allerdings zu beachten, dass dieses Gerät nicht zu Luftbewegungen im Raume führen, welche die Übertragung infektiöser Aerosole auf mehrere Personen begünstigen könnten. Alle Geräte zur Luftkonditionierung sollten beim gemeinsamen Betrieb, der den geforderten Luftwechsel erreicht, zu keiner störenden Geräuschkulisse werden. Den Lärmpegel kann man unter Umständen tief halten, wenn das gerät auf einer mittleren Stufe den geforderten Luftdurchsatz erreicht.
Viele der angebotenen Geräte bieten jedoch keinen wirksamen Schutz, da der Volumenstrom zu klein, der Abschneidegrad der Filter zu gering und die Leistungsfähigkeit der UVC und Ionisationseinheit zu schwach ist, respektive noch nicht nachgewiesen ist. Die für die vollständige Inaktivierung von SRS-CoV-2 erforderliche UVC-Dosis ist mit über 1 J/cm2 relativ hoch.
Achtung: Wenn ein Hersteller seinen Luftreiniger damit bewirbt, dass dieser Viren deaktiviere, dann bedeutet das noch lange nicht, dass dies auch für die neuen Corona-Viren gilt! So benötigt z.B. die Deaktivierung von Noroviren eine viel geringere Strahlungsdosis mit UVC, wie für SARS-CoV-2 erforderlich ist.
Entkeimungsgeräte (auch Geräte, die zur Geruchsbeseitung verwendet werden) mit ionisierender Stahlung, wie welche mit UVA-Lampen oder über Hochspannung erzeugten elektrischen Feldern, sind kritisch zu Betrachten. Diese erzeugen durch den Ionisationsprozess auch das giftige Ozon und weitere Reaktionsprodukte. Damit verunreinigen sie die Raumluft.
Befeuchtung der Raumluft
Aus allgemeiner hygienischer Sicht, aber auch zur Vorbeugung gegen eine Erkrankung durch respiratorische Viren im Speziellen, sollte in Innenräumen eine relative Luftfeuchtiigkeit von min. 30%, besser min. 40% gewährleistet werden. Zur Vermeidung von Schimmelschäden sind im Winter 60% rel. Luftfeuchtigkeit nicht zu überschritten.
Durch unsere Atmung, Schwitzen, auch durch viele unserer Tätigkeiten, wie Kochen, Waschen oder Duschen, wird der Luft Feuchtigkeit zugeführt. Wir können den Raum auch bewusst befeuchten, wenn die gewünschte Luftfeuchtigkeit nicht erreicht ist. Bei einer rel. Feuchtigkeit unter 30% ist dies gar erforderlich, um respiratorischen Viren keinen Vorteil zu verschaffen. Man kann dazu mehr Pflanzen im Raum aufstellen oder die Raumluft mit einem Luftbefeuchter konditionieren.
Luftbefeuchter
Bei der Verwendung von Luftbefeuchtungsgeräten soll vermieden werden, dass diese Geräte nicht zu Luftbewegungen im Raume führt, welche die Übertragung infektiöser Aerosole auf mehrere Personen begünstigen könnten. Zudem ist bei Luftbefeuchtern sicherzustellen, vor allem bei kalt vernebelnden Geräten (z.B. Ultraschall), dass es im Befeuchterwasser zu keinen hohen bakteriellen Keimzahlen, insbesondere Legionellen, kommen kann. Bei Verdampfern beesteht kaum eine Verkeimungsgefahr.
Zimmerpflanzen
Auch Pflanzen führen, in dem sie Wasser über ihrer Blätter verdunsten, zu einer höheren Luftfeuchtigkeit. Welche, die man mehr giessen muss, verdunsten auch mehr Wasser. Mit drei bis vier kleineren Topfpflanzen wird man die Raumluft jedoch nicht signifikannt befeuchten können, da bräuchte es deutlich mehr.
Pflanzen befeucht nicht nur unsere Räume, sie spalten unter Licht auch Kohlendioxid (CO2) aus der Luft, gibt den Sauerstoff (O2) in die Luft zurück und verbaut den Kohlenstoff (C) in der Pflanze.

